Waardewaaier: waardebepaling voor digitale zorg
Gepubliceerd op: 09-02-2023
Laatst bijgewerkt op: 04-09-2025
Wil je als zorgorganisatie aan de slag met een vorm van digitale zorg? Dan is het belangrijk om daarvan de toegevoegde waarde te weten. Om daar achter te komen ontwikkelde Vilans de Waardewaaier-methodiek. Hiermee kun je als organisatie zelf of samen met een onderzoeksorganisatie aan de slag. Ontdek de 14 stappen en wat die je opleveren.
In het kort
Type tool
Stappenplan
Voor wie
Beleidsmedewerkers, Docenten, Zorgmanagers, Zorgverleners
Soort kennis
Praktijk, Onderzoek
Auteur
Ontwikkelaar
Vilans
Met de Waardewaaier kun je de waarde van hybride en digitale zorgtoepassingen bepalen. De Waardewaaier helpt onderzoekers te beoordelen hoe (digitale) interventies bijdragen aan de kwaliteit, toegankelijkheid, betaalbaarheid en duurzaamheid van zorg.
De Waardewaaier biedt een vaste en herhalende aanpak om de waarde en impact van interventies inzichtelijk te maken. Daarbij is er evenveel aandacht voor verschillende soorten waarde. Dit betekent dat zowel 'harde' kosten en opbrengsten als 'zachte' meetbare effecten worden meegenomen. Op die manier draait het niet alleen om geld- en tijdsbesparing, maar ook om de kwaliteit van leven van cliënten, het werkplezier van zorgmedewerkers en het verminderen van werkdruk.
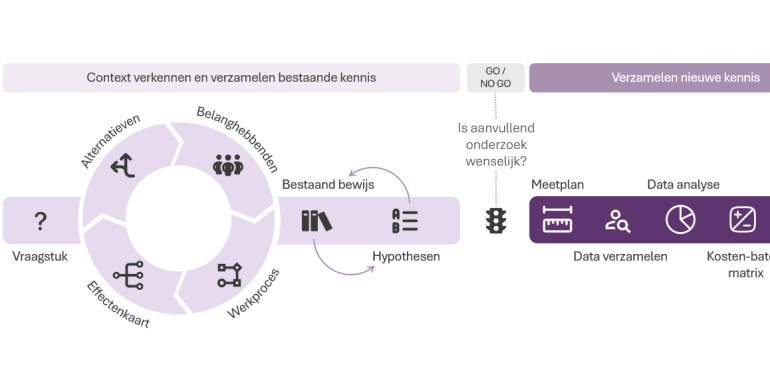
De stappen van de Waardewaaier
De Waardewaaier bestaat uit 14 stappen, verdeeld over 3 fases:
- Context verkennen en bestaande kennis verzamelen. In deze fase werk je toe naar een heldere probleemstelling en handvatten voor onderzoek in fase 2.
- Verzamelen nieuwe kennis. In deze fase voer je onderzoek uit. Je verzamelt nieuw bewijs voor de effectiviteit van een digitaal of hybride zorgproces.
- Delen kennis. In deze fase schrijf je je resultaten overzichtelijk op, zodat zowel de zorgpraktijk als mede-onderzoekers er direct mee aan de slag kunnen.